Rétinopathie diabétique
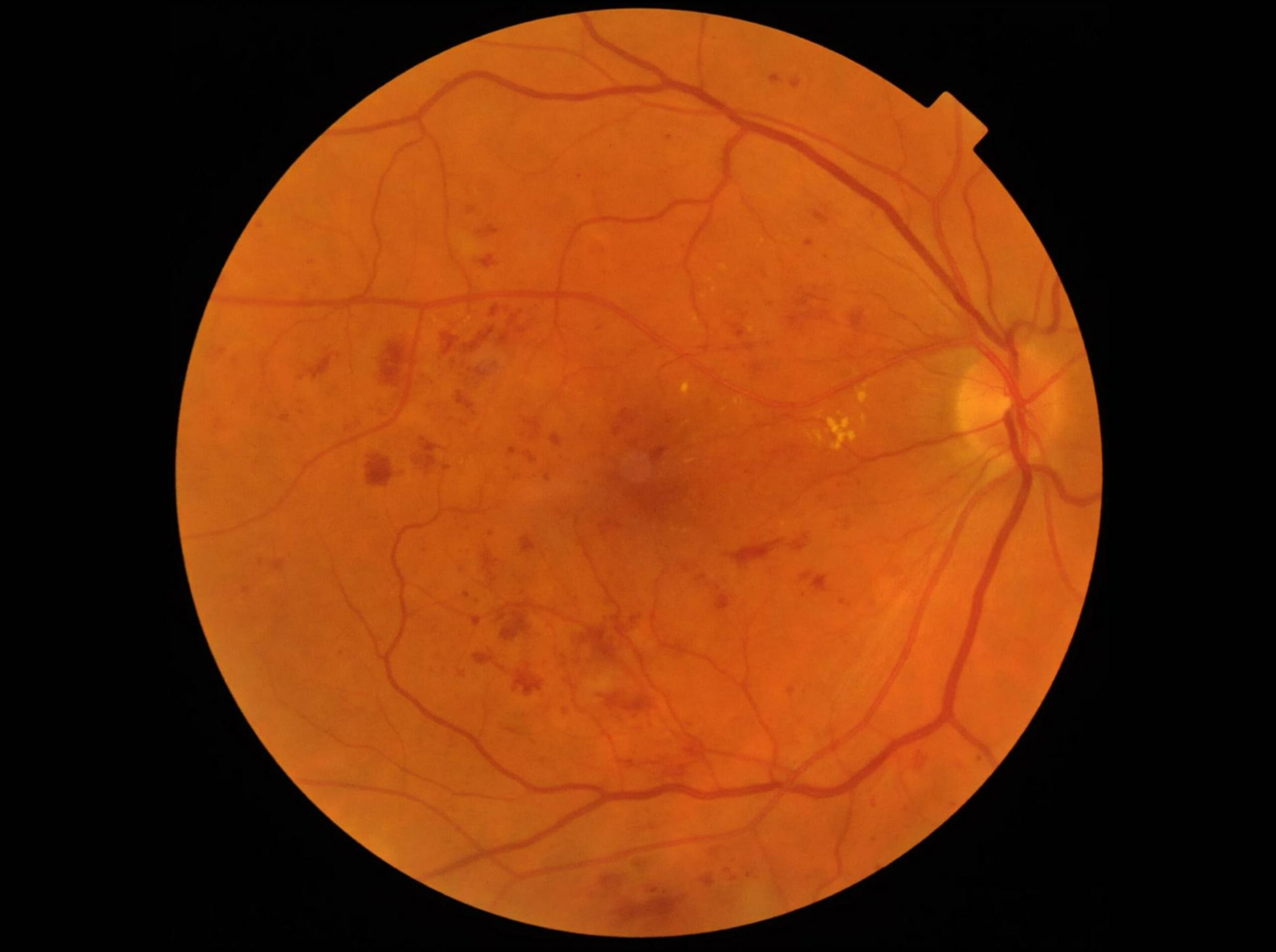
L’impact de la rétinopathie diabétique sur la vue
Seule une surveillance régulière des patients diabétiques permettra de diagnostiquer une rétinopathie diabétique à un stade débutant pour la traiter avant la survenue de complications susceptibles de créer des dommages irréversibles pour la vue.
Quelles sont les causes de la rétinopathie diabétique ?
Quelles sont les complications de la rétinopathie diabétique?
Des complications liées aux micro-anévrismes
Les rétinopathies diabétiques proliférantes
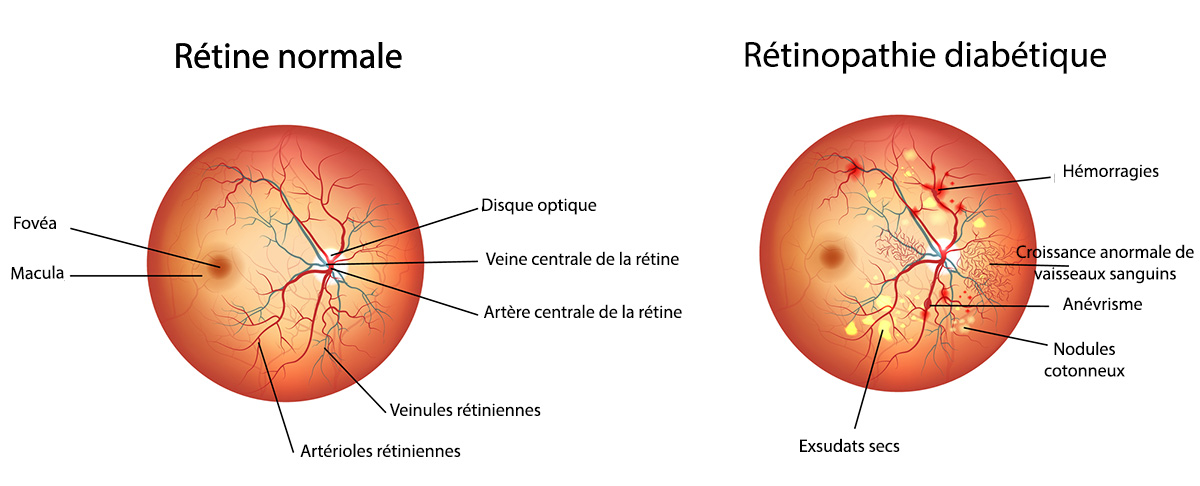
De potentiels dommages irréversibles
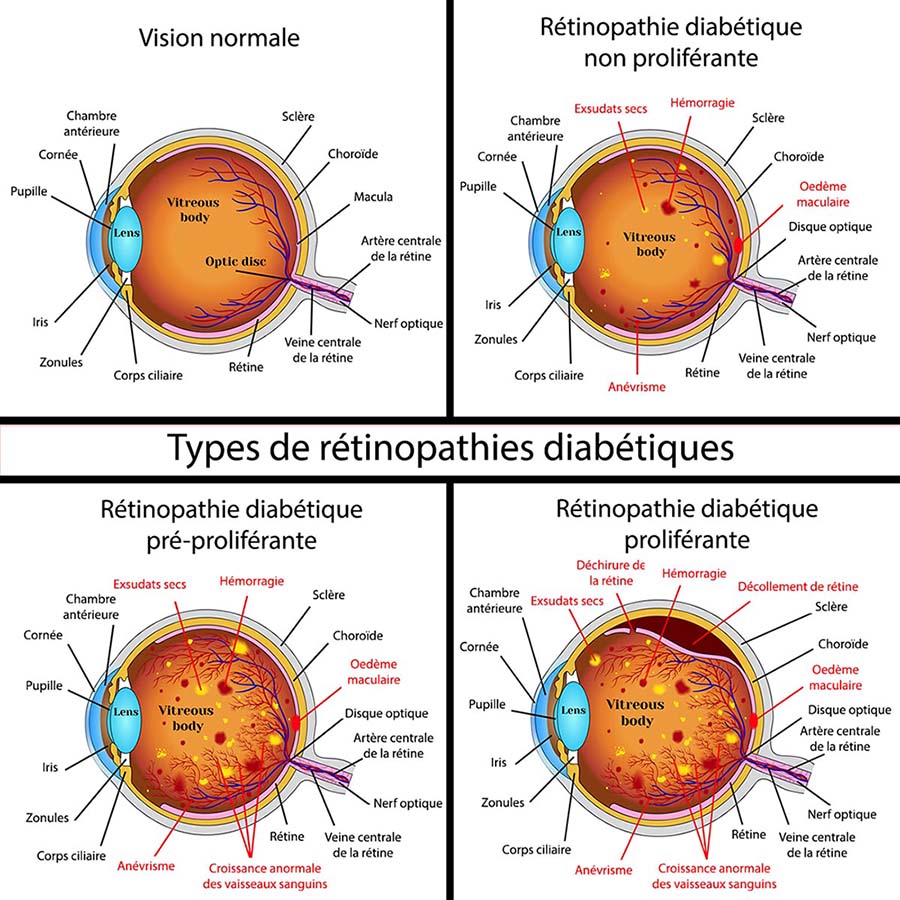
Les stades de la maladie
La rétinopathie diabétique non proliférante représente 80% des cas. Elle peut être minime, modérée ou sévère. D’une forme beaucoup plus grave, la rétinopathie diabétique proliférante représente 20% des cas et se caractérise par la multiplication de néovaisseaux rétiniens. Cette seconde forme est classée en quatre stades : minime, modérée, sévère et compliquée. L’œdème maculaire peut s’associer à tous les stades de rétinopathie diabétique mais son incidence augmente avec la sévérité de la rétinopathie.
Les facteurs d’aggravation de la maladie sont l’ancienneté du diabète, la variation brutale de la glycémie, l’hypertension artérielle non contrôlée, la chirurgie de la cataracte, la grossesse, la puberté et l’adolescence, la prise de poids, le cholestérol, la décompensation rénale ou encore le tabagisme.
Quels sont les symptômes de la rétinopathie diabétique?
La baisse de la vision centrale survient tardivement au cours de la pathologie, généralement en même temps que les complications touchant la macula, avec notamment l’apparition d’un œdème maculaire. La gêne visuelle alors ressentie varie du simple flou visuel à la cécité complète en passant par la présence de corps flottants dans le champ de vision. Elle est souvent bilatérale bien qu’asymétrique.
Contrairement à la rétinopathie diabétique non proliférante qui n’est pas douloureuse, le stade de la forme proliférante peut être accompagné d’une rougeur de l’œil et de douleurs oculaires qui traduisent une inflammation oculaire.
Comment prévenir la rétinopathie diabétique?
Les premières explorations
Le Fond d’œil
OCT et rétinophoto
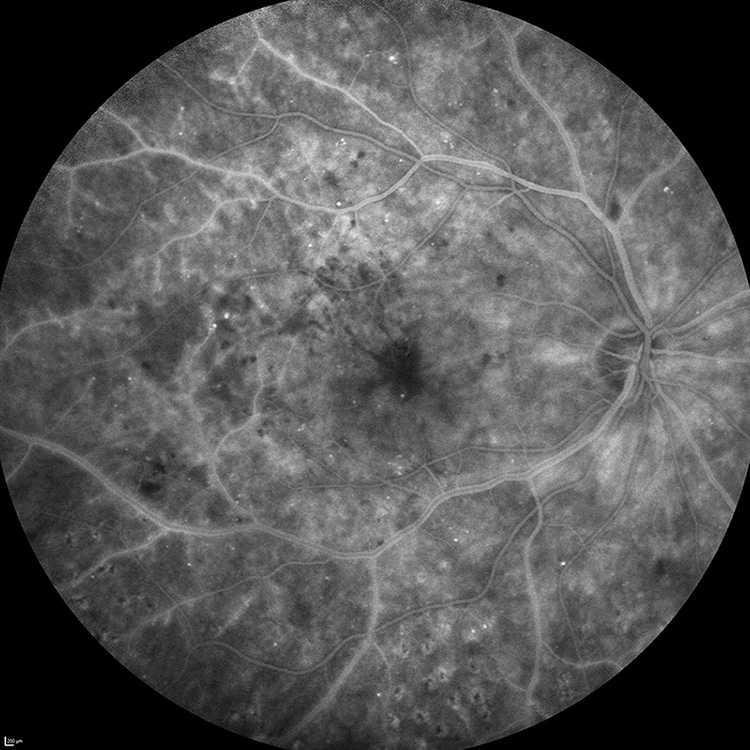
Angiographie à la fluorescéine
Quel est le traitement de la rétinopathie diabétique?

Équilibration du diabète
Elle repose principalement sur un équilibre correct de la glycémie, une maîtrise de la tension artérielle et du taux de cholestérol, une bonne hygiène de vie et un suivi régulier de la maladie chez son ophtalmologiste.
La prévention exige une collaboration étroite entre un spécialiste du diabète, l’ophtalmologiste et le médecin traitant du patient.
La photocoagulation pan-rétinienne au laser
La photocoagulation pan-rétinienne au laser est indiquée en cas de rétinopathie diabétique proliférante et pré-proliférante. Le laser a pour objectif de détruire les zones ischémiques de la rétine périphérique afin d’obtenir une régression des vaisseaux anormaux et de concentrer l’apport d’oxygène autour de la macula (le centre de vision) tout en limitant la production de VEGF source de graves complications. Le laser permet également de créer, au moment de la cicatrisation, une agrégation des différentes couches de la rétine afin d’empêcher une déchirure rétinienne de s’étendre et de provoquer un décollement de la rétine potentiellement cécitant.
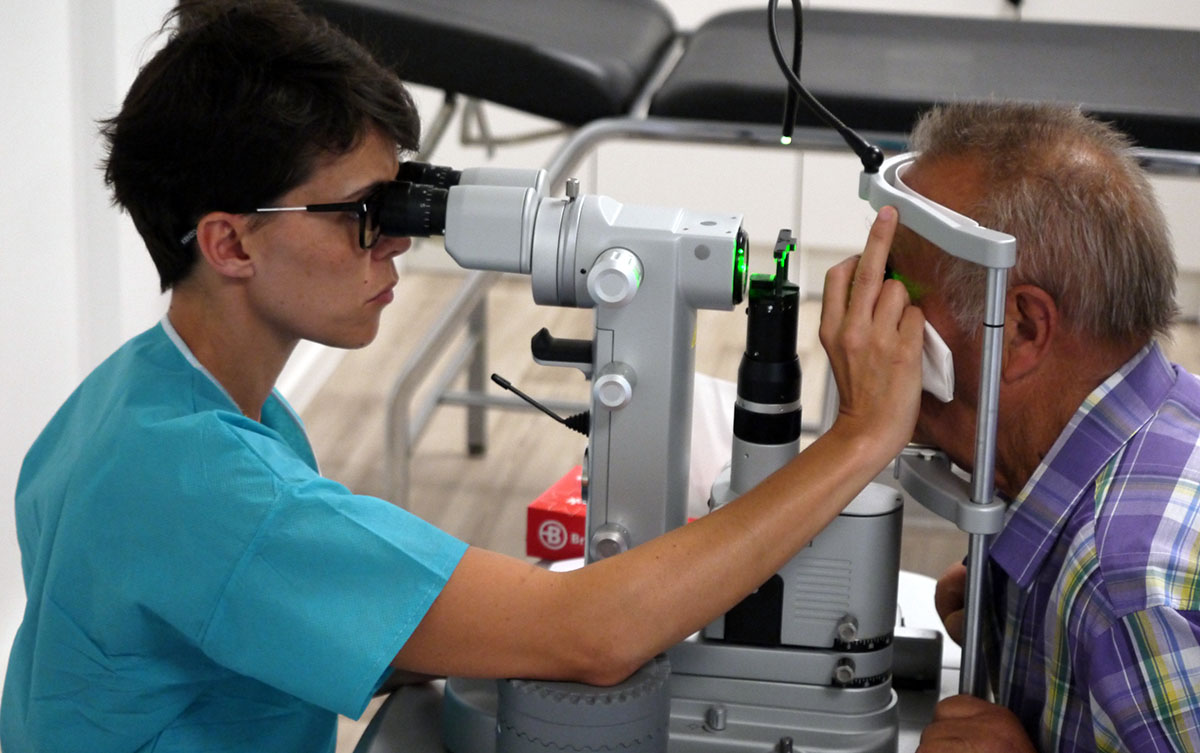
Dans certaines formes de rétinopathie proliférantes, la photocoagulation pan-rétinienne doit être réalisée en urgence car en cas d’hémorragie du vitré sévère, le traitement au laser deviendra impossible et une opération (vitrectomie) sera nécessaire.
Le traitement est, en règle générale, très efficace : dans près de 90% des cas, les néovaisseaux disparaissent dans les trois mois qui suivent le protocole de soin, ce qui permet de considérablement réduire le risque de cécité lié à la rétinopathie diabétique proliférante. En revanche, l’acuité visuelle déjà perdue ne peut pas être restaurée et certains patients peuvent parfois être affectés par une baisse de la vision périphérique et de la vision nocturne en raison de microdestructions de la rétine. On note également un potentiel rétrécissement du champ visuel comme cicatrice.
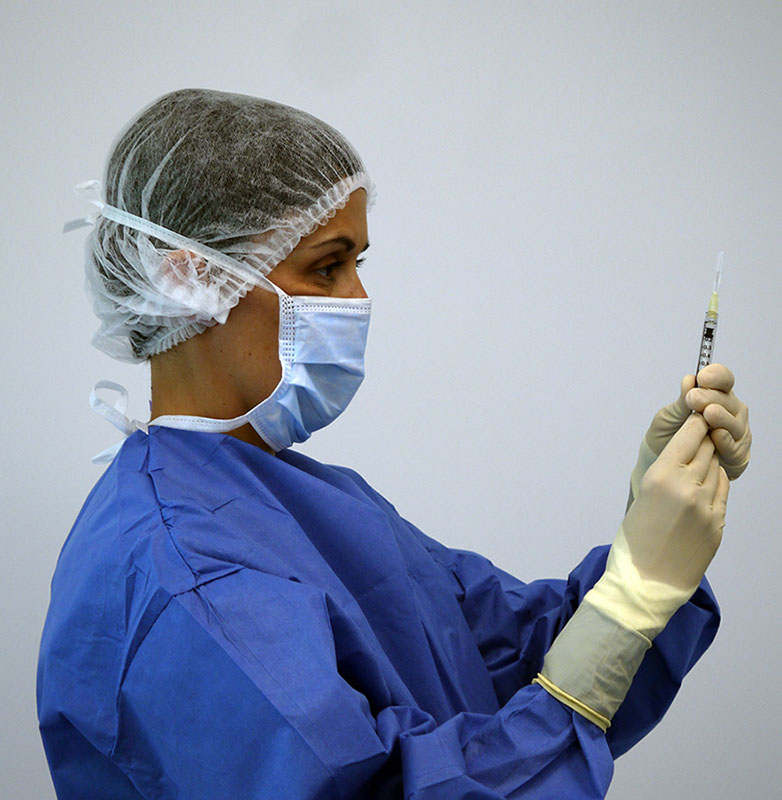
Injection Intra Vitréennes (IVT)
La chirurgie
- Vitrectomie en cas d’hémorragie intra-vitréenne persistante et/ou de décollement de rétine. Il s’agit d’une intervention chirurgicale qui consiste à extraire le corps vitré et s’accompagne d’un traitement au laser.
- Chirurgie du glaucome néo-vasculaire.

